5 – Le profil d’écoulement sanguin
Le profil d’écoulement sanguin
1 – Analyse spectrale et profil d’écoulement
Dans un vaisseau comme dans tout conduit, l’écoulement sanguin peut prendre diverses formes, en fonction de la vitesse circulatoire (dépendant elle-même de la résistance circulatoire d’aval), des modalités de l’éjection systolique (dépendant de la cinétique ventriculaire gauche), de la viscosité sanguine, mais aussi de la géométrie du vaisseau et de sa paroi.
Dans les conditions « normales », l’écoulement est laminaire, donc fait de lames liquidiennes concentriques glissant les unes sur les autres. La vitesse maximale concerne ainsi les lames liquidiennes situées dans l’axe du vaisseau, tandis que les lames périphériques, au contact de la paroi, présentent la vitesse d’écoulement la plus basse. La répartition des vitesses d’écoulement au travers du vaisseau, ou « profil d’écoulement », est généralement parabolique, mais le profil tend à devenir plat (toutes les lames liquidiennes s’écoulent à la même vitesse sur la plus grande partie de la lumière vasculaire) dans certaines circonstances, essentiellement, en ce qui concerne les artères, dans la phase d’accélération systolique (pente ascendante du pic systolique)(fig. 29).
Le profil d’écoulement peut rester plat dans des vaisseaux de large diamètre sur une plus grande partie du cycle cardiaque.
Il est déformé et plus ou moins complexe au niveau des embranchements et bifurcations.
Figure 29: Sur la plupart des artères de large et moyen calibre, le profil d’écoulement est plat pendant la phase d’accélération systolique, et parabolique pendant le reste de la systole et l’ensemble de la diastole. L’analyse spectrale en temps réel montre le regroupement de l’énergie sur l’enveloppe supérieure du tracé sur la pente ascendante du pic systolique (délimitant ce que l’on appelle communément la « fenêtre sombre systolique »), et sa répartition plus large, de haut en bas du spectre, sur le reste du cycle cardiaque.
L’analyse spectrale en temps réel du signal Doppler, comme nous l’avons vu plus haut, rend compte du profil d’écoulement dans le vaisseau examiné car la brillance des points affichés sur le sonogramme est proportionnelle à l’intensité du signal pour chaque gamme de fréquence Doppler, donc aux nombre de diffuseurs (les globules rouges) se déplaçant à la vitesse correspondante.
Ainsi, un profil d’écoulement plat se traduira par une ligne étroite, de forte brillance, dessinant l’enveloppe supérieure du sonogramme, tandis qu’un profil parabolique est représenté par la répartition uniforme de la brillance sur toute la hauteur du sonogramme. Dans le cas d’un profil parabolique, en effet, on constate que le nombre de globules rouges se déplaçant à chaque vitesse est identique.
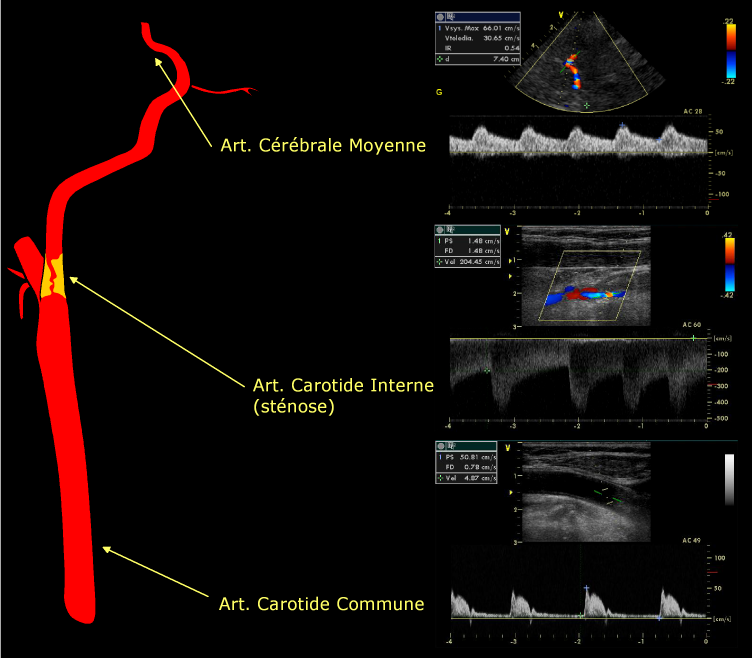
Sur une artère de calibre moyen, dans les conditions normales, le profil est plat pendant la phase d’accélération systolique, et tend à redevenir parabolique pendant le reste du cycle cardiaque, notamment la diastole. Ainsi, la brillance, regroupée sur l’enveloppe supérieure du sonogramme le long de la pente ascendante du pic systolique aménage, en dessous de ce pic, une zone sombre, communément appelée « fenêtre sombre systolique » qui caractérise un écoulement normal, par exemple sur la carotide interne(fig. 29).
Inversement, la disparition (comblement) de cette fenêtre sombre systolique peut être l’un des premiers signes de sténose sur le signal Doppler.
2 – Sténose et profil d’écoulement
Lorsqu’une sténose survient, elle produit des modifications locales (signes directs) et globales (signes indirects) de l’écoulement sanguin(fig. 30). Lessignes indirects, en amont et aval, ont été évoqués plus haut, à propos des indices de résistance et de pulsatilité, et de la modulation du signal Doppler.
Lessignes directs, observés au niveau même de l’obstacle, apparaissent bien sur le sonogramme fourni par l’analyse spectrale en temps réel. Ils relèvent de deux mécanismes :
– L’accélération circulatoire dans le jet de la sténose, proportionnelle à la réduction du diamètre artériel au niveau de l’obstacle.
– Les mouvements tourbillonnaires, voire la turbulence, qui se produisent immédiatement en aval.
Ainsi, lorsqu’une plaque, par exemple, réduit l’aire de la lumière artérielle, la vitesse d’écoulement sanguin augmente en proportion inverse. Le débit étant constant tout au long d’un segment artériel dépourvu d’embranchement, il existe en effet un rapport inverse entre le diamètre résiduel de la lumière et la vitesse circulatoire locale. C’est sur cette observation qu’est fondé le rapport de vitesse systolique très usité pour l’évaluation des sténoses carotidiennes.
Sur le sonogramme, l’accélération circulatoire produit de hautes fréquences Doppler.
Immédiatement en aval de l’obstacle, le diamètre de la lumière augmente à nouveau et cela crée les conditions d’un écoulement tourbillonnaire (avec des vecteurs de vitesse de sens inverse), comme cela se passe le long d’un ruisseau, par exemple, en aval des piles d’un pont. Cet écoulement ralenti donne naissance, sur le sonogramme, à de basses fréquences Doppler de part et d’autre de la ligne de base.
Figure 30: Enregistrement Doppler d’une sténose serrée (réduisant le diamètre de plus de 70%) de l’artère carotide interne, donnant une accélération circulatoire dans le jet de la sténose (vitesse maximale systolique 204 cm/s), ainsi que des signes indirects : en amont, l’augmentation de l’indice de résistance sur la carotide commune ; en aval, un amortissement de la modulation systolique du tracé de l’artère ophtalmique, qui reste néanmoins orthograde.
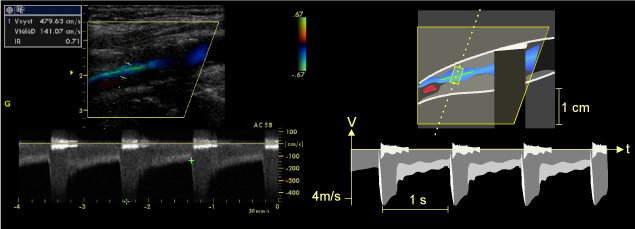
Lorsque la sténose est très serrée (en pratique plus de 90% de réduction du diamètre), la vitesse circulatoire sanguine peut dépasser le seuil critique (cf. nombre de Reynolds) et l’écoulement peut devenir totalementturbulent : il est alors formé de vecteurs de vitesse d’orientation et amplitude très diverses, quasi aléatoires, et la traduction en est :
– Dans le signal sonore du Doppler, un bruit rude, en « coup de râpe » en début de systole.
– Sur le sonogramme, de basses fréquences Doppler, s’inscrivant, avec une haute énergie (forte brillance) en dessus et en dessous, à proximité de la ligne de base, de façon symétrique, en tout début de systole(fig. 31).
Le nombre de Reynolds permet de caractériser un écoulement et de déterminer le seuil critique à partir duquel celui-ci perd son caractère laminaire pour devenir turbulent : le nombre de Reynolds (Re) critique est, pour la circulation sanguine, inférieur à 2000.
Re = VDr /h
AvecV= vitesse d’écoulement sanguin (cm.s-1),D= diamètre (cm),r= densité du sang, eth= viscosité dynamique du sang (g.cm-3). Si l’on considère comme fixe le rapportr /h(appelé viscosité cinétique, cm2.s-1), on peut écrire, en simplifiantRe = 26 V D
L’augmentation de la vitesse circulatoire sanguineV, proportionnelle au degré de sténose, est donc le premier facteur de survenue d’un écoulement tourbillonnaire, puis turbulent. Il importe aussi de souligner que l’écoulement turbulent apparaît immédiatement en aval de la sténose, et non dans la zone de rétrécissement du calibre artériel, car, comme le montre bien le nombre de Reynolds, un large diamètreDfavorise la turbulence. Certaines sténoses longues (comme on en observe dans les artérites inflammatoires) peuvent donc donner localement une accélération circulatoire considérable sans turbulence. A l’inverse, la dilatation post-sténotique fréquente en aval d’une sténose serrée est un facteur supplémentaire de turbulence.
La présence d’un écoulement turbulent, aisément reconnu par le signal sonore du Doppler et son analyse spectrale, traduit donc l’existence une sténose très serrée (réduisant généralement de plus de 70% le diamètre artériel, et le plus souvent de plus de 90%), bien que le seuil d’apparition de la turbulence dépende aussi de la géométrie de la sténose (une sténose irrégulière, excentrée, génère plus facilement un écoulement turbulent) et de la viscositéµdu sang (une hémodilution, par exemple lors d’une anémie, facilite aussi l’apparition de la turbulence).
Figure 31: Enregistrement Doppler d’une sténose très serrée (réduisant le diamètre de plus de 90%) à l’origine de la carotide interne. La vitesse maximale systolique est proche de 480 cm/s et l’analyse spectrale montre une turbulence caractéristique, sous la forme de basses fréquences Doppler de forte énergie s’inscrivant de façon symétrique de part et d’autre de la ligne de base durant la systole.
Il convient aussi de souligner les conséquences cliniques d’un écoulement turbulent, car celui-ci constitue en soi un obstacle supplémentaire à l’écoulement sanguin. La relation pression / débit, jusque là linéaire (le débit étant proportionnel au gradient de pression) s’infléchit alors (le débit devenant proportionnel à la racine carrée du gradient de pression). Une large part de l’énergie est perdue au franchissement de la sténose (sous forme de chaleur), de sorte que la chute de pression de perfusion en aval s’accentue considérablement. En d’autres termes, la survenue d’un écoulement turbulent dans une artère traduit en quelque sorte une décompensation hémodynamique.